Quel accompagnement voulons-nous ?
Publié le 13/04/2026Aujourd’hui, pourquoi certaines personnes demandent-elles à mourir ?
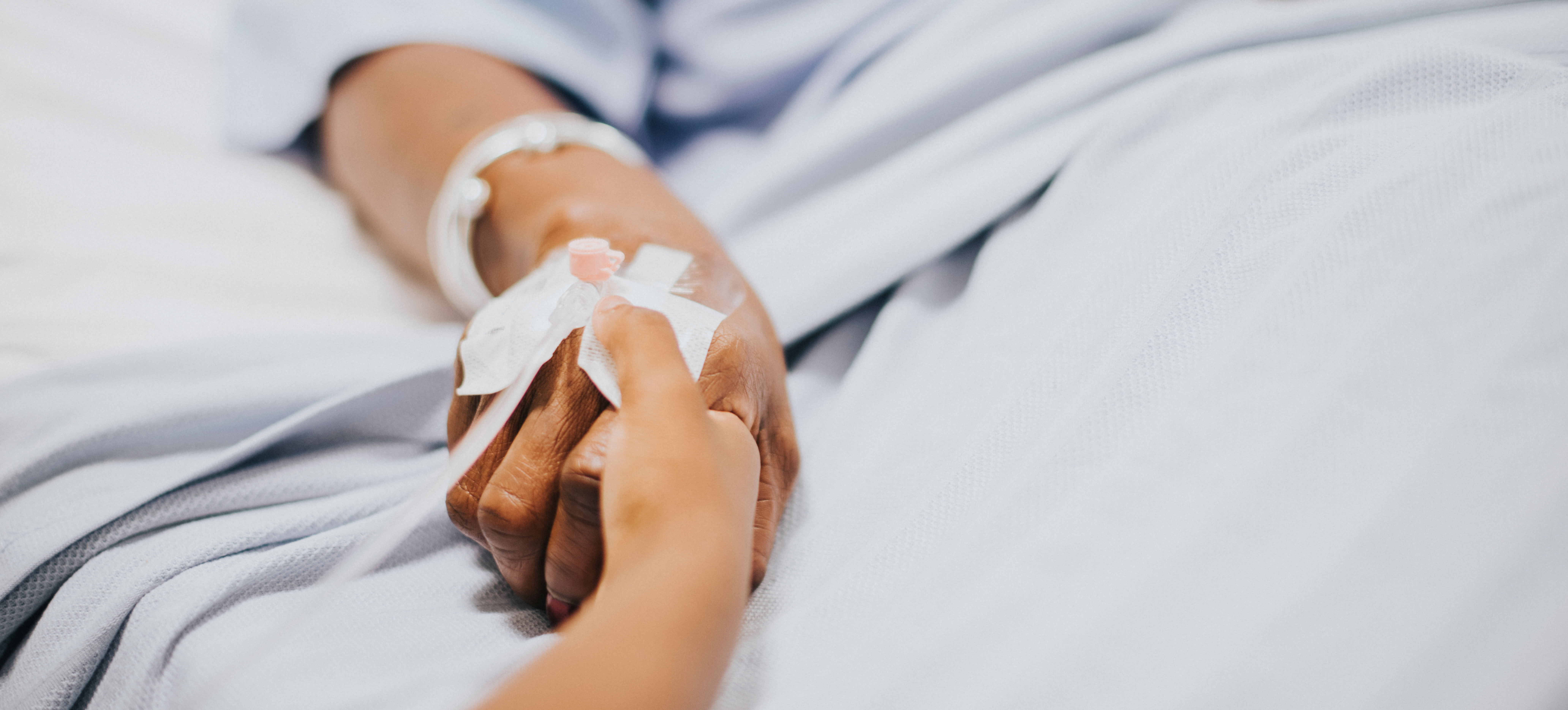
Dans le cadre de mon expérience en cancérologie, j’ai vu que, si une personne est bien accompagnée au niveau médical et soulagée dans sa souffrance, la demande à mourir est quasi inexistante. En fait la demande à mourir intervient quand on est seul, quand on se sent un poids pour les autres et qu’on a du mal à donner un sens à sa vie. C’est la peur de souffrir, la peur de l’avenir qui conduit à vouloir anticiper sa mort.
Que faut-il entendre quand une personne demande à mourir ?
Toute la littérature internationale expose que le souhait de hâter la mort est très complexe. Avec le professeur Jean-Louis Touraine – qui n’a jamais travaillé avec des patients en fin de vie - et tous ceux qui sont favorables à la loi, tout est chimiquement pur dans la demande de mort qui serait sans fluctuations, sans variations, sans pression… comme si le sujet était absolument sûr de vouloir mourir, et seul dans cette décision. Or ma pratique m’a montré que ce n’est pas si simple, que l’ambivalence existe. Je dis souvent que je ne travaille pas en noir et blanc, mais avec 50 nuances de gris. Dans le débat actuel, l’enjeu n’est donc pas la demande de mort – elle a toujours existé, elle existe, et elle existera - mais quelle est la réponse collective que la société veut apporter ?
Comment un soignant ou un proche peut-il y répondre ?
D’abord en demandant « Qu’est-ce qui fait que vous voulez mourir ? », ce qui ouvre à un échange avec le patient. Comme médecin, jamais je ne vais dire : « Ne dites pas que vous voulez mourir, ce n’est pas bien », mais nous entendons sa demande, et en cherchant nous arrivons à trouver, dans le cadre de la loi actuelle Claeys-Leonetti, des solutions d’accompagnement. Ainsi, qu’on soit soignant ou proche, c’est le fil du “Pourquoi” qui est à tirer. La personne a quelque chose d’important à nous dire, sa demande de mort doit être entendue même s’il n’y a pas de réponse là, tout de suite. D’ailleurs, en exprimant son inquiétude, la personne le plus souvent s’apaise. Pour les proches, cette demande peut être difficile à entendre et il est essentiel dans ce cas d’en parler avec d’autres qui pourront reprendre ce dialogue. Mais le plus dur pour la personne en détresse est de la renvoyer à sa solitude : « ne dis pas ça, bats-toi », qui est une autre façon de dire « je ne veux pas entendre ».
Si la loi était votée, vous dites que ce serait une bascule dans la façon d’accompagner la vulnérabilité…
Aujourd’hui, la société, inconditionnellement, aide à vivre et dit ceci :« nous tenons à vous et nous n’allons pas vous faire mourir ». Nous réanimons les suicidants, et nous accompagnons ceux qui vont très mal. Mais si la loi était modifiée, alors la société pourrait dire : « nous entendons votre demande à mourir, et nous allons vous aider à l’organiser. » Donc il y a des vies dont, collectivement, nous penserions qu’elles ne valent plus la peine d’être vécues. Mais sur quels critères ? et quelles vies ? celles des jeunes ou des vieux ? Ce qui veut dire que des vies seraient moins utiles et moins performantes que d’autres… c’est impensable. Et comment tracer une ligne entre les souffrances, celles qui ouvrent le droit à l’euthanasie et les autres ? Cela renvoie à des questions dérangeantes, et cela changerait le monde de l’accompagnement en France.
C’est-à-dire ?
Personne n’a envie de voir ces questions posées par le projet de loi, et beaucoup en restent au premier niveau : une personne souffre atrocement, il faut la soulager, lui permettre de souffrir le moins possible. Mais tout le monde est d’accord avec ça ! La compassion existe des deux côtés ! La vraie question est ailleurs, et j’aime dire qu’on est en face de deux logiques, deux modèles de société : “Ma vie, mon droit, ma mort, mon choix” versus “nous tenons à vous, vous comptez pour nous”. Certains nous disent que ces deux réalités peuvent coexister, mais dans la vraie vie, on ne peut pas tenir les deux en même temps. La création d’un nouveau droit à mourir obligerait les plus vulnérables à se poser cette question : « Est-ce qu’il faut que je demande à mourir ? » C’est dur et injuste pour eux.
Les personnes âgées doivent-elles s’inquiéter ?
Elles ne sont pas visées explicitement puisque la loi parle de maladie grave, incurable, mais une personne âgée a plus de chance de correspondre aux critères qui ouvrent droit à l’euthanasie, qui sont d’ailleurs très flous et dont on peut faire des lectures très différentes. Par exemple, la loi parle de polypathologies et donc une personne âgée peut être concernée si elle est mal entendante et malvoyante. Evidemment, le texte de la proposition de loi repose sur le consentement de la personne. Mais tous les amendements prévus pour exclure telle ou telle personne en vulnérabilité ont été rejetés. Il y a donc des risques d’élargissement de la loi à l’avenir.
Que pensent les soignants de cette loi ?
Si la souffrance des patients était intolérable, nous, les soignants, nous devrions être les premiers à demander que la loi change. Or, dans la réalité, nous accompagnons correctement les personnes, et nous sommes les premiers à dire que cette loi est dangereuse.
Quel pourrait être ce modèle d’accompagnement respectueux de la vie en France ?
Je pense que la première chose à faire, c’est l’accès aux soins palliatifs pour toutes les personnes qui en ont besoin. Les Français sont inquiets car tous les jours, en France, 500 personnes meurent sans avoir pu bénéficier de ces soins, et c’est parmi les personnes âgées que le manque est le plus important. Les soins palliatifs, c’est une garantie des soins de qualité, de soulagement efficace et d’accompagnement personnalisé. Mais concernant la loi, je crois qu’il ne faut pas proposer une “loi d’exception”, dite restrictive comme en Autriche et qui séduit certains parlementaires. Soit la porte est ouverte, soit elle est fermée, car si on l’entrouvre elle finira grande ouverte.